– группа заболеваний, объединенных однотипными функционально-морфологическими изменениями со стороны соединительной ткани (главным образом, коллагенсодержащих волокон). Характерным проявлением коллагенозов является прогрессирующее течение, вовлечение в патологический процесс различных внутренних органов, сосудов, кожи, опорно-двигательной систем. Диагностика коллагенозов основана на полиорганности поражения, выявлении положительных лабораторных маркеров, данных биопсии соединительной ткани (кожи или синовиальных оболочек суставов). Чаще всего для лечения коллагенозов применяются кортикостероиды, иммунодепрессанты, НПВС, аминохинолиновые производные и др.

Общие сведения
Коллагенозы (коллагеновые болезни) – иммунопатологические процессы, характеризующиеся системной дезорганизацией соединительной ткани, полисистемным поражением, прогрессирующим течением и полиморфными клиническими проявлениями. В ревматологии к числу коллагенозов принято относить ревматоидный артрит , ревматизм , системную красную волчанку , системную склеродермию , узелковый периартериит , дерматомиозит , гранулематоз Вегенера и др. Эти заболевания объединены в единую группу на основании общего патоморфологического признака (фибриноидного изменения коллагена) и патогенетического механизма (нарушения иммунного гомеостаза).
Соединительная ткань формирует скелет, кожу, строму внутренних органов, кровеносные сосуды, заполняет промежутки между органами и составляет более половины массы человеческого тела. К основным функциям соединительной ткани в организме относятся защитная, трофическая, опорная, пластическая, структурная. Соединительная ткань представлена клеточными элементами (фибробластами, макрофагами, лимфоцитами) и межклеточным матриксом (основное вещество, коллагеновые, эластические, ретикулярные волокна). Таким образом, термин «коллагенозы» не в полной мере отражает происходящие в организме патологические изменения, поэтому в настоящее время данную группу принято называть «диффузными заболеваниями соединительной ткани».
Классификация коллагенозов
Различают врожденные (наследственные) и приобретенные коллагенозы. Врожденные соединительнотканные дисплазии представлены, в частности, мукополисахаридозами , синдромом Марфана , несовершенным остеогенезом , синдромом Элерса-Данлоса , эластической псевдоксантомой, синдромом Стиклера и др.
Приобретенные коллагенозы, в свою очередь, включают СКВ, склеродермию , узелковый периартериит, дерматомиозит, ревматоидный полиартрит, синдром Шегрена , ревматизм, системный васкулит , диффузный эозинофильный фасциит и др. Из них первые четыре нозологические единицы причисляют к большим коллагенозам, отличающимся истинно системным характером поражения и тяжестью прогноза; остальные – к малым коллагеновым болезням. Также принято выделять переходные и смешанные формы диффузных заболеваний соединительной ткани (синдром Шарпа).

Причины коллагенозов
Врожденные коллагенозы обусловлены наследственным (генетическим) нарушением структуры коллагена или обмена веществ. Менее изучена и понятна этиология приобретенных системной заболеваний соединительной ткани. Она рассматривается с точки зрения мультифакторной иммунопатологии, обусловленной взаимодействием генетических, инфекционных, эндокринных факторов и влияний внешней среды. Многочисленные исследования подтверждают связь между конкретными системными заболеваниями соединительной ткани и носительством определенных HLA-антигенов, главным образом, антигенов гистосовместимости II класса (HLA-D). Так, системная красная волчанка ассоциирована с носительством DR3-антигена, склеродермия - А1, В8, DR3 и DR5-антигенами, синдром Шегрена - с HLA-B8 и DR3. В семьях больных коллагенозами, чаще, чем в популяции в целом, системные заболевания регистрируются среди родственников первой степени родства.
В отношении инфекционных агентов, причастных к развитию коллагенозов, до сих пор ведутся научные исследования. Не исключается инфекционно-аллергический генез диффузных заболеваний соединительной ткани; рассматривается возможная роль внутриутробных инфекций , стафилококков, стрептококков , вирусов парагриппа, кори , краснухи , паротита , простого герпеса , цитомегаловируса , Эпштейна-Барр , Коксаки А и др.
Следует отметить связь коллагенозов с изменениями эндокринно-гормональной регуляции: с началом менструального цикла, абортами , беременностью или родами, климаксом . Внешнесредовые факторы, как правило, провоцируют обострение скрыто протекающей патологии либо выступают триггерами возникновения коллагенозов при наличии соответствующей генетической предрасположенности. Такими пусковыми механизмами могут являться стресс, травма, переохлаждение , инсоляция, вакцинация , прием лекарств и пр.
Патогенез и патоморфология коллагенозов
Патогенез коллагенозов можно представить в виде следующей общей схемы. На фоне бактериально-вирусной сенсибилизации организма формируются патогенные иммунные комплексы, которые оседают на базальной мембране сосудов, синовиальных и серозных оболочках и провоцируют развитие неспецифического аллергического воспаления. Эти процессы вызывают аутоаллергию и аутосенсибилизацию к собственным тканям, нарушение клеточного и гуморального факторов иммуногенеза, гиперпродукцию аутоантител к ядрам клеток, коллагену, эндотелию сосудов, мышцам.
Извращенные иммунные, сосудистые и воспалительные реакции при коллагенозах сопровождаются патологической дезорганизацией соединительной ткани. Патоморфологические изменения проходят 4 стадии: мукоидного набухания, фибриноидного некроза, клеточной пролиферации и склероза.
Коллагенозы сопровождаются различными патологоанатомическими изменениями, однако все заболевания объединяет диффузное вовлечение в патологический процесс соединительной ткани организма, которое может встречаться в различных сочетаниях. Так при узелковом периартериите преимущественно поражаются сосуды мышечного типа, что приводит к рубцеванию и запустеванию последних, поэтому в клиническом течении нередко отмечаются аневризмы сосудов, кровоизлияния, кровотечения, инфаркты. Для склеродермии типично развитие распространенного склероза (поражения кожи и подкожной клетчатки, пневмосклероза , кардиосклероза , нефросклероза). При дерматомиозите преобладает поражения кожи и мышц, а также расположенных в них артериол. Системная красная волчанка характеризуется полисиндромным течением с развитием дерматоза , полиартрита , синдрома Рейно , плеврита , нефрита, эндокардита , менингоэнцефалита , пневмонита, невритов , плекситов и пр.
Симптомы коллагенозов
Несмотря на многообразие клинико-морфологических форм коллагенозов, в их развитии прослеживаются общие черты. Все заболевания имеют длительное волнообразное течение с чередованием обострений и ремиссий, неуклонным прогрессированием патологических изменений. Характерна стойкая лихорадка неправильного типа с ознобами и профузными потами, признаки аллергии, необъяснимая нарастающая слабость. Общими для всех коллагенозов являются системный васкулит, мышечно-суставной синдром, включающий миалгии, артралгии , полиартриты, миозиты , синовиты . Часто отмечается поражение кожи и слизистых оболочек - эритематозная сыпь, петехии, подкожные узелки, афтозный стоматит и др.
Поражение сердца при коллагенозах может сопровождаться развитием миокардита , перикардита , миокардиодистрофии , кардиосклероза, артериальной гипертензии , ишемии, стенокардии . Со стороны органов дыхания отмечаются пневмониты, плевриты, инфаркт легкого , пневмосклероз. Почечный синдром включает в себя гематурию, протеинурию, амилоидоз почек , хроническую почечную недостаточность . Нарушения деятельности ЖКТ могут быть представлены диспепсией , желудочно-кишечными кровотечениями , приступами абдоминальных болей, симулирующими холецистит , аппендицит и др.
Полиморфизм клинической картины объясняется органоспецифичностью поражения при различных формах коллагенозов. Обострения диффузных заболеваний соединительной ткани обычно связаны с инфекциями, переохлаждением, гиперинсоляцией, травмами.
Диагностика коллагенозов
Основанием для предположения той или иной формы коллагеноза служит наличие классических клинико-лабораторных признаков. Типично появление в крови неспецифических маркеров воспаления: С-реактивного белка , повышение α2-глобулинов, фибриногена, серомукоида, СОЭ и др. Большое диагностическое значение имеет определение иммунологических маркеров, характерных для каждого заболевания: ЦИК, антинуклеарного и ревматоидного факторов , антител к одно- и двухспиральной ДНК, антистрептолизина-0, антител к ядерным антигенам, уровня комплемента и др. Нередко для постановки патоморфологического диагноза приходится прибегать к
МиНИСТЕРСВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РФ
Кафедра педиатрии
Учебно-методическое пособие
для студентов педиатрических факультетов, интернов, ординаторов и врачей педиатров.
ДИФФУЗНЫЕ БОЛЕЗНИ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Прежнее название этой группы болезней «коллагенозы». Она объединяет ряд нозологических форм, для которых характерны системное поражение соединительной ткани и сосудов аутоиммунного генеза вследствие отложения иммунных комплексов, полиморфизм клинической картины и прогрессирующий характер течения. Согласно современным классификациям ревматических заболеваний, в этот подкласс включены системная красная волчанка, склеродермия, дерматомиозит, диффузный фасцит, ревматическая полимиалгия, рецидивирующий полихондрит и панникулит, синдром Шегрена, смешанное заболевание соединительной ткани. В настоящей главе рассмотрены основные формы этой группы болезней.
Этиология и патогенез . Окончательно не уточнены. Предполагается этиологическая роль хронической вирусной инфекции: коревых и кореподобных вирусов, ретровирусов и др., реализующих свое действие на фоне мультифакториального типа предрасположения, а также иммуногенетических факторов, связанных с 6-й парой хромосом. В основе пато- и морфо- генеза лежат гуморальные и клеточные иммунопато-логические процессы.
Преобладающим механизмом повреждения является дисрегуляция Т- и В-клеточных факторов иммунитета при наличии в крови избыточного содержания антигена, в том числе и аутоиммунного происхождения. Образующиеся комплексы антиген-антитело активируют свертывающую систему крови, откладываются на базальной мембране сосудов, кровоснабжающих органы и ткани (почки, синовиальные, серозные оболочки, мозг и т. п.); высвобождаемые при этом из фагоци-тирующих клеток лизосомальные ферменты способствуют углублению поражения. Цитотоксическое действие оказывают фиксируемый иммунными комплексами комплемент, а также сенсибилизированные малые лимфоциты. Поражение именно сосудов на уровне мик-роциркуляторного русла лежит в основе системного повреждения соединительной ткани и паренхиматозных органов. Преимущественная и характерная для каждого заболевания этой группы локализация поражения определяется реализацией эффекторной фазы иммунного ответа в органе-мишени.
Каждому заболеванию наряду с общностью патогенетических и морфологических признаков свойственна нозологическая специфичность. Отличительной особенностью системной красной волчанки является сенсибилизация к нуклеиновым соединениям вирусного или ядерного происхождения, в результате чего образуются антинуклеиновые и антинуклеарные антитела; повреждающая роль отводится антинуклеарному фактору - антителам, направленным против основных компонентов ядра клетки. Особенно характерна гиперпродукция антител к нативной (двухспиральной) ДНК; образуемые с их участием комплексы ответственны, в частности, за развитие люпус-нефрита, а также васкулита в других органах.
Своеобразие морфогенеза системной склеродермии состоит в усилении коллагенообразования и нарушении микроциркуляции в сочетании со своеобразным почти бесклеточным воспалением. Центральная роль в развитии фибробластического процесса, быстром формировании склероза, гиалиноза тканей принадлежит повышенной функции фибробластов и других коллагенообразующих клеток. В результате избыточного образования растворимых форм коллагена, повреждения эндотелия сосудов развиваются микроциркуляторные нарушения. Неуклонное прогрессирование процесса обусловлено аутоиммунными реакциями на коллаген ввиду избыточного его образования.
У больных дерматомиозитом выявлена сенсибилизация лимфоцитов к антигенам мышечной ткани и показана роль иммунных комплексов в развитии вас-кулитов в мышцах.
У детей вследствие анатомо-физиологических особенностей все диффузные болезни соединительной ткани протекают тяжелее, чем у взрослых. Этим болезням свойственно острое, бурное развитие с быстрым формированием полисистемного патологического процесса с выраженными и распостраненными сосудистыми реакциями, экссудативным компонентом воспаления лри большой вероятности рецидивов и дальнейшего про-грессирования. Заболевают чаще девочки, преимущественно младшего школьного и препубертатного возраста.
ВОЛЧАНКА КРАСНАЯ СИСТЕМНАЯ .
Самое тяжелое заболевание из этой группы. Различают острый, подострый и хронический варианты течения.
Клиническая картина . Проявления многообразны и наблюдаются в различных сочетаниях. Ведущими являются суставно-мышечный синдром (у 80- 90 % больных), поражение кожи (у 85 % больных), лихорадочные реакции различных типа и продолжительности. Часто поражается сердце: перикардит, эндокардит Либмана-Сакса, миокардит, реже панкардит. Плевролегочные изменения развиваются у 40-80 % детей (плеврит, пульмонит и т. п.). Примерно у половины больных имеются неврологические симптомы: эпи-лептиформные судороги, различные двигательные и чувствительные нарушения, психические расстройства. Типично поражение почек, главным образом типа диффузного гломерулонефрита с нефротическим компонентом. Волчаночный нефрит нередко определяет прогноз заболевания. Умеренная лимфаденопатия выявляется почти у всех больных; увеличение печени и селезенки - менее частый симптом (у 15-30 % детей).
Суставно-мышечный синдром характеризуется поражением суставов, сухожилий, сухожильных влагалищ мышц. Боли в мышцах могут быть очень сильными, симулировать дерматомиозит, при пальпации мышцы болезненны, местами уплотнены, отмечаются диффузная атрофия их, снижение мышечной силы вплоть до миастении. Артралгия различной степени выраженности, мигрирующая. Артрит протекает остро, подостро, редко хронически. Острый артрит напоминает ревматический по «летучести» поражения; подострый похож на ревматоидный с характерной дефигурацией суставов, мышечной атрофией, скованностью по утрам и ограничением функций. Наиболе часто поражаются про-ксимальные межфапанговые и пястно-фаланговые суставы, коленные и голеностопные суставы. Проявления болезни могут держаться продолжительное время, но затем претерпевают полное обратное развитие. Возможны подвывихи; анкилозы формируются редко; большое количество экссудата в суставах наблюдается также нечасто. Характерны множественное и симметричное поражение суставов, склонность к инволюции и рецидивированию. Рентгенологические изменения суставов: пятнистый или диффузный остеопороз эпи-физарных областей без признаков костно-хрящевой деструкции. В синовиальной жидкости определяется невысокое содержание белка и клеточных элементов с преобладанием дегенеративных с явлениями ядерного распада; иногда обнаруживаются волчаночные клетки и антинуклеарный фактор.
Суставно-мышечный синдром протекает волнообразно; его обострение сочетается чаще всего с поражением серозных оболочек и кожи, развитием тяжелых висцеритов (волчаночный нефрит, цереброваскулит) суставной синдром угасает.
У некоторых больных развивается асептический суб-хондральный остеонекроз преимущественно в области головки бедренной кости, реже в коленных и плечевых суставах. Клинически определяется боль в пораженном суставе, при локализации в тазобедренном суставе - ограничение ротации и отведения, хромота. Рентгенологически выявляется картина, характерная для различных стадий асептического некроза (см. Остеохон-дропатия). Восстановления костной структуры либо не происходит, либо оно протекает очень медленно, чему способствует длительное лечение глюкокортикоидами.
Необычный полиморфизм и разнообразная локализация свойственны кожным высыпаниям. Чаще они проявляются эритемой и отеком, инфильтрацией, гиперкератозом со склонностью к образованию некрозов с последующими пигментацией и рубцеванием. Пато-гномоничная для системной красной волчанки «бабочка» на лице в области переносья и щек встречается примерно у V) больных. Нередко наблюдаются хейлит, сосудистые явления (капилляриты, livedo, синдром Рейно, кровоизлияния в кожу, слизистые оболочки), трофические изменения кожи, ногтей, выпадение волос. При осмотре глазного дна выявляются геморрагии, ангиоспазм, ватообразные беловатые очаги; менее характерны увеит, эписклерит.
Диагноз . Ставят с учетом полисиндромности, комплекса различных клинических и лабораторных признаков. Из числа последних используют исследование на наличие волчаночных клеток (LE-клетки) в крови и других биологических жидкостях, а также триады Хазерика: LE-клетки, свободные тельца красной волчанки и «розетки» из нейтрофилов, окружающих волчаночное тельце. Диагностическое значение имеет показатель 5 и более LE-клеток на 1000 лейкоцитов. Важным является также определение сывороточных ан-тинуклеарных антител к нативной ДНК, дезоксирибо-нуклеопротеиду и цельному ядру (антинуклеарный фактор). У больных волчанкой встречаются в повышенных титрах все три типа антител, при других заболеваниях они определяются реже и в более низких титрах. При постановке диагноза учитываются характерные для волчанки анемия, тромбоцитопения, нейтрофилез, повышенная СОЭ, гипергамма- и гипериммунноглобулинемия, снижение комплемента и его третьего компонента в крови и синовиальной жидкости, повышенный уровень циркулирующих иммунных комплексов.
По диагностической значимости главными признаками волчанки считаются волчаночная «бабочка», люпус-артрит, люпус-нефрит, люпус-пневмонит, LE-клетки и антинуклеарный фактор, гематоксилиновые тельца и другие характерные морфологические изменения в биопсийном материале. Наличие у больного одного из этих симптомов в сочетании с другими, менее типичными, делают диагноз достоверным.
Дифференциальный диагноз проводят с другими диффузными болезнями соединительной ткани, с ревматизмом, ревматоидным артритом, различными инфекционными заболеваниями, сопровождающимися температурной реакцией, симптомами общего порядка, артритами, с узелковым периартериитом и др.
Лечение . При лечении учитывают вариант течения, степень активности и тяжести висцеральных явлений. Центральное место занимают глюкокортикоиды: назначают преднизолон в дозе 2 мг/кг в сутки, при активности III степени - 3-4 мг/кг, в случае тяжелых иммунных кризов - до 6 мг/кг (коротким курсом). Лечение в указанных дозах проводят в течение 6- 8 нед, при стабилизации процесса дозу уменьшают. Общая продолжительность курса индивидуальна - от нескольких месяцев до нескольких лет. Терапию преднизолоном сочетают с хинолиновыми производными (делагил, плаквенил).
Больным с диффузным поражением почек, тяжелыми гемопатиями назначают цитостатические средства - азатиоприн (имуран) или циклофосфамид в дозе 1-3 мг/кг в сутки в сочетании с преднизолоном, дозу которого удается на фоне цитостатического средства снизить. По достижении клинико-лабораторного улучшения (через 2-2,5 мес) дозу цитостатического препарата снижают до поддерживающей. В процессе лечения необходим тщательный гематологический контроль ввиду возможного угнетения костномозгового кроветворения.
Интенсивная терапия применяется у больных с выраженной иммунокомплексной патологией при нефротическом синдроме, тяжелом цереброваскулите, цитопениях, системном васкулите. Она осуществляется с помощью пульс-терапии в комбинации с циклофосфаном и экстракорпоральными методами - плазмаферезом и карбогемоперфузией. Пульс-терапия проводится в течение трех дней подряд или через день: внутривенно капельно вводят 1000 мг метилпреднизо-лона в 100 мг изотонического раствора хлорида натрия с добавлением 5000 ЕД гепарина. В 1-й день одновременно с метилпреднизолоном вводят и циклофосфан в ударной дозе. После пульс-терапии лечение преднизолоном и циклофосфаном продолжают в исходной дозе. Экстракорпоральные методы показаны при недостаточной эффективности проводимого лечения. При проведении интенсивной терапии возможны осложнения в виде остановки сердца, нарушения ритма сердца, анафилаксии.
Длительное лечение глюкокортиковдами и цитостатическими средствами диктует необходимость периодически назначать курсовое лечение антибиотиками широкого спектра действия с целью профилактики гнойных осложнений. Анаболические стероидные средства рекомендуются в фазе стихания активности патологического процесса, особенно при индуцированном гормонами системном остеопорозе, мышечной дистрофии. Показаны применение антикоагулянтов прямого и непрямого действия, симптоматическое лечение хронической инфекции.
При формировании асептических остеонекрозов применяется временная иммобилизация пораженной конечности, препараты кальция и анаболические стероидные средства внутрь.
При подостром и хроническом течении системной красной волчанки с невысокой активностью назначают нестероидные противовоспалительные препараты (салицилаты, вольтарен, метиндол и др.) в общепринятой дозе в сочетании с хинолиновыми производными. Последние особенно рекомендуются при люпус-нефрите и поражении кожи.
Больные нуждаются в многолетнем регулярном диспансерном наблюдении, устранении гиперинсоляции и охлаждения и перенапряжений. Курортное лечение не показано.
Прогноз. Серьезен. Своевременная и адекватная терапия улучшает прогноз. Причиной летальных исходов чаще всего являются диффузные волчаночные висцериты или наслоение вторичной инфекции.
ДЕРМАТОМИОЗИТ .
Болезнь, сопровождающаяся системным поражением скелетных и гладких мышц, кожи и внутренних органов. Различают первичный и вторичный, или паранеопластический, дерматомиозит, связанный с опухолевым процессом. Последний у детей встречается крайне редко. Первичный дерматомиозит в детском возрасте отличается двумя особенностями: частым развитием васкулитов в начальном периоде и как их следствие - кальцинозом тканей в более поздней фазе, а также ассоциацией с носительством HLA-B8 и DR-3, что указывает на участие генетических факторов. Наблюдаются склонность к гиперергическим сосудистым реакциям, извращение ферментативного и белкового обмена.
Общепринятой классификации дерматомиозита нет. По характеру течения у детей выделяют острый, по-дострый и первично-хронический варианты. Их отличают острота, тяжесть, степень системности клинических проявлений и темпы прогрессирования. Самый тяжелый острый вариант развивается примерно у V) детей, первично-хронический - у 12 %; чаще встречается подострый вариант, характеризующийся типичной клинической картиной, полисистемным характером поражения, но более медленным прогресси-рованием по сравнению с острым. Первично-хроническому варианту свойственны замедленный темп развития, скудость в начальной фазе клинических проявлений и отсутствие висцеритов.
Клиническая картина . Отличается мно-госиндромностью, чаще всего поражаются мышцы и почти с той же частотой кожа. Поражается в основном поперечно-полосатая мускулатура, редко - гладкие мышцы. Миозит на высоте активности процесса носит преимущественно симметричный распостраненный характер. Мышцы плечевого и тазового пояса становятся тестоватой консистенции или плотными, увеличиваются в объеме, болезненны при пальпации. Боли в мышцах постоянные или преходящие, различной интенсивности. Выражена мышечная слабость до полной обездвиженности больного. Страдает мимическая и жевательная мускулатура. В самых неблагоприятных случаях поражаются дыхательные и глоточные мышцы.
Кожные проявления разнообразны. Типичны пурпурно-лиловая (гелиотроповая) эритема и отеки различной локализации. Они наиболее часто располагаются в параорбитальной области в виде очков или полумаски, могут распостраняться на смежные участки, включая волосистую часть головы, а также на туловище и конечности, в том числе на тыльную поверхность пястно-фаланговых и проксимальных межфаланговых суставов, иногда в сочетании с ангионевротическим отеком. Встречаются также папулезные, буллезные элементы, пурпура, телеангиэктазии, гиперкератоз, пой-килодермия, алопеция, livedo, сосудистые стазы, красная кайма у основания ногтей и пр. При тяжелом течении образуются мелкие или обширные некрозы покровных тканей различной локализации. У 50 % детей развивается тяжелый распостраненный кальциноз мышц и подкожной клетчатки, у некоторых с образованием свищей.
Почти у всех больных наблюдается поражение слизистых оболочек рта, верхних дыхательных путей, конъюнктивы, влагалища (язвы, кровоизлияния, гиперемия, отечность, трофические изменения и пр.).
У V больных развивается суставной синдром - артралгия и (или) артрит, иногда псевдоартрит - кажущееся поражение суставов за счет отека периартику-лярных тканей или контрактуры в связи с фиброзными изменениями мышц; артрит обычно преходящий типа полиартрита, с вовлечением в процесс симметричных лучезапястных, коленных, голеностопных и межфаланговых суставов без выраженного экссудативного компонента воспаления. У больных с длительным течением болезни может остаться стойкая деформация суставов, обычно межфаланговых, с подвывихами. Рентгенографически у некоторых больных определяется остеопороз эпифизов, редко - микрокисты и сужение суставной щели.
Висцеральные проявления обусловлены поражением дыхательного аппарата (легочная недостаточность в связи с вовлечением в процесс дыхательных мышц и диафрагмы, сосудисто-интерстициальная пневмония, плеврит); сердечно-сосудистой системы (преимущественно миокардит, миокардиодистрофия); нервной системы (преимущественно периферической и вегетативной); желудочно-кишечного тракта (дисфагия, боли в животе, гастроэнтероколит, язвенный процесс). Поражение почек выявляется нечасто, носит преходящий характер. Активно текущий процесс всегда сопровождается субфебрильной температурой тела, высокая температурная реакция свойственна острому началу и высокой активности заболевания. Характерны потеря массы тела - нарастание дистрофии и трофических расстройств, эндокринная патология.
Данные лабораторного исследования неспецифичны. В периферической крови наблюдаются умеренный лейкоцитоз, эозинофилия, анемия, увеличенная СОЭ, гипергаммаглобулинемия. Характерны повышение активности трансаминаз, альдолазы, креатинфосфокина-зы, а также креатинурия. При осмотре глазного дна выявляется сосудистая патология, приводящая иногда к атрофии зрительного нерва.
Диагноз . Ставят на основании комплекса симптомов, из которых основными являются эритема лиловая с отеком или без отека в параорбитальной области и над суставами; симметричное поражение преимущественно проксимальных групп мышц; поражение дыхательных и глоточных мышц. Имеет диагностическое значение определение ферментов в крови и креатинурии. У некоторых больных прибегают к морфологическому исследованию биопсированной мышцы.
Дифференциальный диагноз особенно трудно проводить с некоторыми формами системной склеродермии, сопровождающимися миастеническим синдромом и миалгией, а также с узелковым периартери-итом при наличии ангионевротических отеков, язвенных процессов и некрозов. Реже проводится разграничение от системной красной волчанки, ревматизма и ревматоидного артрита.
Лечение см. Системная склеродермия. Цитоста-тическим препаратом выбора при дерматомиозите является метотрексат в дозе от 2,5 до 5-7,5 мг/сут до достижения эффекта, в дальнейшем длительно в поддерживающей дозе (Vi-Vb от первоначальной). Чаще сочетается с преднизолоном.
Прогноз . Серьезен при остром быстропрогрес-сирующем процессе.
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ .
Системный склероз соединительной ткани с преимущественным поражением кожи. Выделяют три стадии кожных изменений : отек, индурацию и атрофию. Первая стадия протекает незаметно, в стадии индурации кожа и подкожная клетчатка становятся плотными, принимают хрящевую консистенцию, кожа холодная, не собирается в складку, имеет восковой оттенок, пигментирована. В стадии атрофии кожа истончается, участки пигментации чередуются с депигментированными, развиваются остеолиз ногтевых фаланг, изъязвление кончиков пальцев, синдром Рейно. Поражение кожи сочетается с поражением суставов, костей и мышц, развиваются скованность, контрактуры мышц, фиброзные анкилозы. При распостраненном процессе двигательная активность ребенка ограничивается. На рентгенограмме суставов выявляются остеопороз, сужение суставной щели, узурация хрящей, подвывихи, остеолиз ногтевых фаланг, иногда - отложения кальция в периартикулярных тканях. В суставном выпоте, который удается получить очень редко,- изменения, сходные с таковыми при ревматоидном артрите.
Поражение внутренних органов встречается часто, но преимущественно со стертой симптоматикой: фиброз миокарда, эндокарда, редко - перикардит; базальный фиброз легких, реже - плеврит; дисфагия, диспепсические расстройства; очаговый нефрит, редко - истинная склеродермическая почка с бурно развивающейся почечной недостаточностью.
Данные лабораторных исследований малохарактерны.
Диагноз. При типичной системной склеродермии не представляет трудностей. При стертой картине учитывают полисистемность и перечисленные ранее симптомы. В сомнительных случаях производят биопсию тканей суставов и кожи.
Прогноз . Серьезен. Возможна спонтанная ремиссия.
Лечение . Назначают те же средства, что при системной красной волчанке, но доза глюкокортикостероидов при умеренной активности процесса сравнительно небольшая (0,5-1-1,5 мг/кг в сутки). Больным склеродермией показан D-пеницилламин в связи с его способностью ингибировать созревание коллагена. Рекомендуется парентеральное введение экстракта алоэ и стекловидного тела. При наличии кальциноза вводят внутривенно динатриевую соль этилендиамин-тетрауксусной кислоты (Na 2 ЭДТА) в изотоническом растворе хлорида натрия или глюкозы. Широко используются физиотерапия, ЛФК, массаж, трудотерапия, механотерапия, курортное лечение в фазе стихания.
Содержание статьи
Коллагеновые болезни (синонимы: заболевания диффузные соединительной ткани, коллагенозы - группа заболеваний с аутоиммунным патогенезом развития, основным признаком которых является диффузное поражение соединительной ткани.Термин «коллагеновые болезни», предложенный Клемперером в 1942 г. для обозначения некоторых заболеваний, характеризующихся генерализованным повреждением внеклеточных компонентов соединительной ткани (коллагеновых волокон), в настоящее время в таком смысле употребляется редко. К коллагеновым болезням большинство клиницистов относят волчанку красную системную, склеродермию системную, дерматомиозит, артрит ревматоидный, ревматизм, Бехтерева болезнь, Съегрена синдром и др.
Этиология коллагеновых болезней
Этиология коллагеновых болезней не известна. Предполагаются семейно-генетическая предрасположенность (полигенный тип наследования); участие вирусов (антитела против РНК-содержащих вирусов, тубулоретикулярные включения в пораженных тканях), последнее рассматривается в свете возможной интеграции РНК-содержащего вируса и клетки хозяина; провоцирующее влияние некоторых факторов - инсоляции, переохлаждения, психотравмы, эндокринного стресса, медикаментов и др.Патогенез коллагеновых болезней
Патогенез коллагеновых болезней связан с иммунологическими повреждениями, характеризующимися образованием органнеспецифических аутоантител и иммунных комплексов аутоантиген - аутоантитело, недостаточностью Т-системы иммунитета (дефект Т-супрессоров) и как следствие - формированием аутоиммунного поражения. Нельзя исключить возможность участия в патогенезе этих заболеваний нарушенного синтеза коллагена.Клиника коллагеновых болезней
Клиника коллагеновых болезней имеет особенности в зависимости от нозологических единиц. Общими признаками для всех Б. к. являются лихорадка, полиартриты, полисерозиты, поражение внутренних органов.Лечение коллагеновых болезней
Лечение индивидуализированное, с учетом остроты процесса, его стадии и активности. Основной принцип - этапность: I этап - стационар, II - амбулатория, III - санаторий. Прогноз зависит от своевременности лечения (ранняя диагностика) и тяжести течения.В современной медицине часто встречается диагноз «коллагеноз». Что это такое? На самом деле под этим термином объединяют десятки разных заболеваний, у которых есть одна общая черта - изменения соединительной ткани, в частности, фибриноидные поражения коллагена.
Разумеется, пациентов диагноз «системный коллагеноз» вгоняет в панику. Поэтому сначала стоит больше узнать о подобных заболеваниях и их особенностях. Какие недуги входят в группу коллагенозов? Каковы причины их возникновения? На какие симптомы стоит обратить внимание? Можно ли избавиться от коллагеновых болезней навсегда? Какие прогнозы дают врачи? Ответы на эти вопросы ищут многие люди.
Коллагеноз: что это такое?
Соединительная ткань, как известно, является своего рода строительным материалом для организма. Например, она формирует скелет и кожу человека, стенки кровеносных сосудов, строму внутренних органов, а также заполняет промежутки между разными структурами. Именно эта ткань и составляет более половины массы тела человека. Соединительнотканные элементы выполняют ряд важных функций, включая трофическую, защитную, структурную, опорную и пластическую. Именно заболевания соединительной ткани объединяют под термином «коллагеноз».
Группа патологий, которые имеют общие признаки и механизм развития. Болезни развиваются на фоне нарушения иммунного гомеостаза и сопровождаются фибриноидными изменениями коллагена.
Виды коллагеновых заболеваний
Современной медицине известны самые разные коллагенозы. Классификация их базируется на происхождении заболевания. Например, диффузные болезни соединительной ткани могут быть врожденными. К этой группе относят синдромы Стиклера и Марфана, а также мукополисахаридозы и несовершенный остеогенез. Симптомы их, как правило, появляются еще в период внутриутробного развития.
Есть и приобретенные заболевания, которые проявляются после рождения — иногда в детском или подростковом возрасте, а иногда уже и во взрослой жизни. К данной группе патологий относят скеродермию, ревматоидный артрит, ревматизм, эозиновильный фасциит, узелковый периартериит и многие другие.
Основные причины развития заболевания

Врожденные случаи болезни связаны с генетическими нарушениями обмена веществ и структуры коллагена. Что касается приобретенных форм заболевания, то здесь причины могут быть самыми разнообразными, причем исследования механизма развития патологий все еще ведутся.
Ученые склоняются к тому, что некая имеется практически в каждом случае. А вот спровоцировать заболевания могут многие факторы. Например, нередко триггером является проникновение в организм вирусной и бактериальные инфекции, включая возбудителей паротита, герпеса, краснухи кори и т. д.
Причинами могут быть гормональные всплески, которые наблюдаются во время полового созревания, при беременности и климаксе, после абортов и т. д. Есть и другие факторы, под воздействием которых развивается заболевание. Коллагеноз может быть спровоцирован сильным стрессом, травмами, приемом лекарственных препаратов, сильным переохлаждением, инсоляциями. Иногда болезнь развивается после вакцинаций.
Патогенез заболевания
Несмотря на разнообразие болезней этой группы, практически в каждом случае патология развивается по одной и той же схеме. При воздействии того или иного фактора происходит сенсибилизация иммунной системы, в результате чего образуются специфические белковые комплексы, которые затем оседают на серозных и синовиальных оболочках, мембранах сосудов. Наличие иммунных комплексов провоцирует аллергическое воспаление тканей. Таким образом, иммунная система человека начинает атаковать собственные соединительные ткани.
На фоне вышеописанных процессов наблюдаются патоморфологические изменения тканей. Конечно, каждый вид коллагеноза имеет специфические особенности. Например, при склеродермии аутоиммунный воспалительный процесс поражает ткани кожи и подкожную клетчатку, а узелковый периартрит характеризуется изменением сосудов.
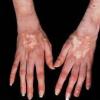
Коллагенозы: фото и общая клиническая картина

Как выглядит клиническая картина? Какими признаками сопровождаются коллагенозы? Симптомы, разумеется, будут отличаться в зависимости от разновидности недуга и локации воспалительного процесса. Тем не менее некоторые общие черты можно выделить.
У пациентов наблюдается стойкое повышение температуры тела до 38 градусов. Больные жалуются на озноб и повышенную потливость. Наблюдается слабость и снижение работоспособности. Практически при любой форме коллагеноза развивается суставно-мышечный синдром, который характеризуется болью в суставах, миалгиями и артралгиями. Иногда наблюдаются аллергические реакции, появление высыпаний на коже, боли в животе, нарушения пищеварения.
Узелковый периартериит и его особенности
Коллагенозы разнообразны по своей природе, поэтому стоит рассмотреть наиболее характерные и тяжелые разновидности. Узелковый периартериит характеризуется поражением всех трех слоев сосудистой стенки. В воспалительный процесс вовлекаются практически все сосуды организма.
Симптомы зависят от того, какие именно артерии и вены были поражены. Если речь идет о сосудах почек, то пациенты в первую очередь отмечают боли в пояснице, нарушение оттока мочи. Наблюдается гипертония и прогрессирующая почечная недостаточность. При воспалении стенок мозговых сосудов у пациента развиваются различные нарушения психики. У четверти пациентов с узелковым периартритом наблюдается бронхиальная астма.
Системная красная волчанка
Красная волчанка — тяжелый системный коллагеноз. заболевание, которое сопровождается поражением практически всех систем органов. На коже появляются красноватые очаги воспаления (на лице они имеют весьма характерное расположение в области щек и носа, что напоминает крылья бабочки).
Наблюдается поражение ногтей и волос, на слизистых оболочках появляются язвы и эрозии. В воспалительный процесс вовлекаются мелкие суставы. Заболевание сопровождается нарушениями со стороны сердечно-сосудистой и дыхательной систем. Наблюдаются патологии почек и появление неврологических симптомов.
Системная склеродермия

Склеродермая — еще одно аутоиммунное заболевание, при котором воспалительный процесс поражает кожу, подкожную клетчатку, периферические сосуды, суставы и мышцы. При этом самыми явными симптомами являются именно кожные изменения. Сначала наблюдается отечность кожи. Дерма приобретает бледный или, наоборот, красный оттенок. На второй стадии заболевания отек становится очень плотным, кожа у пациента гладка и сухая, образуются спайки с подлежащими тканями.
Третья стадия сопровождается и подкожных тканей. Организм больного человека истощен, пальцы рук постепенно деформируются, лицо приобретает вид маски за счет исчезновения мимики.
Процесс диагностики

Как диагностировать коллагеноз? Поражение тех или иных органов сопровождается возникновением весьма характерных симптомов, на которые и обращает внимание специалист во время общения с пациентом и сбора анамнеза. Далее проводятся различные лабораторные анализы. В частности, кровь больного человека проверяют на наличие неспецифических маркеров воспаления, а именно: фибриногена, С-реактивного белка, альфа-2-глобулинов. Проводится и исследование на присутствие в организме иммунологических маркеров, которые специфичны для каждого отдельно взятого заболевания.
Часто для того, чтобы полностью оценить состояние больного, проводится биопсия. На анализ берут образцы тканей мышц, кожи, почек, синовиальной оболочки суставов.
Есть и инструментальные исследования, помогающие определить такое заболевание, как коллагеноз. Диагностика включает в себя рентгенологическое исследование суставов и костей. На снимках врач может заметить характерные признаки некоторых поражений соединительной ткани, включая остеопороз, изменение суставных поверхностей и их асептические некрозы, сужение суставных щелей и т. д.
Поскольку коллагенозы часто сопровождаются поражением внутренних органов, важной процедурой является ультразвуковое исследование органов брюшной полости, почек, плевральной полости, сердца (ЭхоКГ). Дополнительно назначается компьютерная или магнитно-резонансная томография, которая позволяет оценить состояние организма, а также ущерб, нанесенный внутренним органам и скелету.
Медикаментозное лечение коллагеновых заболеваний

Какой терапии требуют коллагенозы? Лечение заболеваний этой группы обязательно должно быть комплексным. Схема терапии составляется индивидуально, так как зависит от формы и стадии развития недуга, наличия сопутствующих заболеваний, возраста пациента.
Поскольку при коллагенозах наблюдаются воспалительные поражения соединительнотканных структур, то в первую очередь пациентам назначают противовоспалительные препараты. На ранних этапах развития эффективными являются нестероидные лекарства, в частности те, которые содержат ибупрофен.
В тех случаях, если болезнь прогрессирует очень быстро, в схему терапии вводят глюкокортикостероидные препараты, обладающие более выраженными противовоспалительными свойствами. Как правило, используется «Преднизолон» (максимальная суточная доза составляет не более 15 мг).
Хорошие результаты дает лечение цитостатическими препаратами («Азатиоприн», «Циклофофамид»). Такую терапию проводят в том случае, если прием стероидов не дал ожидаемого эффекта или же вызвал тяжелые побочные реакции.
Лечение недуга в период обострения проводится в условиях стационара. Пациента выписывают из больницы только после того, как удастся справиться с основными симптомами. Очень важно придерживаться правильного режима труда и отдыха, а также следить за питанием, причем не только в период обострения, но и на протяжении всей жизни.
Другие методы терапии

Какой еще терапии требуют коллагенозы? Лечение нужно не только в период обострения, но и во время относительного благополучия организма. Для того чтобы замедлить развитие заболевания, используются методы гемокоррекции, в частности гемосорбция и плазмаферез. Некоторым пациентам также рекомендуют физиотерапию. Довольно неплохих результатов можно добиться с помощью регулярных курсов магнитотерапии, лекарственного электрофореза, ультрафонофореза.
При ревматоидном артрите и ряде других заболеваний полезной будет лечебная физкультура, которая поможет сохранить нормальную подвижность. Пациентам рекомендуют регулярное санаторно-курортное лечение в заведениях соответствующего профиля. При некоторых коллагеновых болезнях неплохой эффект дают радоновые, сероводородные и углекислые ванны. Разумеется, схему терапии определяет врач в зависимости от разновидности недуга, возраста и состояния больного человека.
Профилактические мероприятия и прогнозы для пациентов
Болезнь коллагеноз (любая его разновидность) характеризуется прогрессирующим, хроническим течением. Медикаментозная терапия дает возможность уменьшить проявления недуга и достичь более или менее длительной ремиссии. Тем не менее полностью остановить болезнь практически невозможно. Особенно опасными являются системные коллагенозы, которые нередко заканчиваются развитием острой дыхательной или сердечной недостаточности.
Прием гормонов и иммумодуляторов, безусловно, важен. Но пациентам стоит следить за состоянием здоровья и в период ремиссии, так как это поможет отстрочить новое обострение. Пациентам рекомендуют избегать воздействия провоцирующих факторов, будь то сильные стрессы и гормональные сбои или же сильное переохлаждение и избыточная инсоляция. При наличии любой инфекционной болезни нужно срочно обратиться врачу. Очаги хронических воспалений также должны поддаваться адекватной терапии.
– группа заболеваний, объединенных однотипными функционально-морфологическими изменениями со стороны соединительной ткани (главным образом, коллагенсодержащих волокон). Характерным проявлением коллагенозов является прогрессирующее течение, вовлечение в патологический процесс различных внутренних органов, сосудов, кожи, опорно-двигательной систем. Диагностика коллагенозов основана на полиорганности поражения, выявлении положительных лабораторных маркеров, данных биопсии соединительной ткани (кожи или синовиальных оболочек суставов). Чаще всего для лечения коллагенозов применяются кортикостероиды, иммунодепрессанты, НПВС, аминохинолиновые производные и др.

Коллагенозы (коллагеновые болезни) – иммунопатологические процессы, характеризующиеся системной дезорганизацией соединительной ткани, полисистемным поражением, прогрессирующим течением и полиморфными клиническими проявлениями. В ревматологии к числу коллагенозов принято относить ревматоидный артрит, ревматизм, системную красную волчанку, системную склеродермию, узелковый периартериит, дерматомиозит, гранулематоз Вегенера и др. Эти заболевания объединены в единую группу на основании общего патоморфологического признака (фибриноидного изменения коллагена) и патогенетического механизма (нарушения иммунного гомеостаза).
Соединительная ткань формирует скелет, кожу, строму внутренних органов, кровеносные сосуды, заполняет промежутки между органами и составляет более половины массы человеческого тела. К основным функциям соединительной ткани в организме относятся защитная, трофическая, опорная, пластическая, структурная. Соединительная ткань представлена клеточными элементами (фибробластами, макрофагами, лимфоцитами) и межклеточным матриксом (основное вещество, коллагеновые, эластические, ретикулярные волокна). Таким образом, термин «коллагенозы» не в полной мере отражает происходящие в организме патологические изменения, поэтому в настоящее время данную группу принято называть «диффузными заболеваниями соединительной ткани».
Классификация коллагенозов
Различают врожденные (наследственные) и приобретенные коллагенозы. Врожденные соединительнотканные дисплазии представлены, в частности, мукополисахаридозами, синдромом Марфана, несовершенным остеогенезом, синдромом Элерса-Данлоса, эластической псевдоксантомой, синдромом Стиклера и др.
Приобретенные коллагенозы, в свою очередь, включают СКВ, склеродермию, узелковый периартериит, дерматомиозит, ревматоидный полиартрит, синдром Шегрена, ревматизм, системный васкулит, диффузный эозинофильный фасциит и др. Из них первые четыре нозологические единицы причисляют к большим коллагенозам, отличающимся истинно системным характером поражения и тяжестью прогноза; остальные – к малым коллагеновым болезням. Также принято выделять переходные и смешанные формы диффузных заболеваний соединительной ткани (синдром Шарпа).
Причины коллагенозов
Врожденные коллагенозы обусловлены наследственным (генетическим) нарушением структуры коллагена или обмена веществ. Менее изучена и понятна этиология приобретенных системной заболеваний соединительной ткани. Она рассматривается с точки зрения мультифакторной иммунопатологии, обусловленной взаимодействием генетических, инфекционных, эндокринных факторов и влияний внешней среды. Многочисленные исследования подтверждают связь между конкретными системными заболеваниями соединительной ткани и носительством определенных HLA-антигенов, главным образом, антигенов гистосовместимости II класса (HLA-D). Так, системная красная волчанка ассоциирована с носительством DR3-антигена, склеродермия — А1, В8, DR3 и DR5-антигенами, синдром Шегрена — с HLA-B8 и DR3. В семьях больных коллагенозами, чаще, чем в популяции в целом, системные заболевания регистрируются среди родственников первой степени родства.
В отношении инфекционных агентов, причастных к развитию коллагенозов, до сих пор ведутся научные исследования. Не исключается инфекционно-аллергический генез диффузных заболеваний соединительной ткани; рассматривается возможная роль внутриутробных инфекций, стафилококков, стрептококков, вирусов парагриппа, кори, краснухи, паротита, простого герпеса, цитомегаловируса, Эпштейна-Барр, Коксаки А и др.
Следует отметить связь коллагенозов с изменениями эндокринно-гормональной регуляции: с началом менструального цикла, абортами, беременностью или родами, климаксом. Внешнесредовые факторы, как правило, провоцируют обострение скрыто протекающей патологии либо выступают триггерами возникновения коллагенозов при наличии соответствующей генетической предрасположенности. Такими пусковыми механизмами могут являться стресс, травма, переохлаждение, инсоляция, вакцинация, прием лекарств и пр.
Патогенез и патоморфология коллагенозов
Патогенез коллагенозов можно представить в виде следующей общей схемы. На фоне бактериально-вирусной сенсибилизации организма формируются патогенные иммунные комплексы, которые оседают на базальной мембране сосудов, синовиальных и серозных оболочках и провоцируют развитие неспецифического аллергического воспаления. Эти процессы вызывают аутоаллергию и аутосенсибилизацию к собственным тканям, нарушение клеточного и гуморального факторов иммуногенеза, гиперпродукцию аутоантител к ядрам клеток, коллагену, эндотелию сосудов, мышцам.
Извращенные иммунные, сосудистые и воспалительные реакции при коллагенозах сопровождаются патологической дезорганизацией соединительной ткани. Патоморфологические изменения проходят 4 стадии: мукоидного набухания, фибриноидного некроза, клеточной пролиферации и склероза.
Коллагенозы сопровождаются различными патологоанатомическими изменениями, однако все заболевания объединяет диффузное вовлечение в патологический процесс соединительной ткани организма, которое может встречаться в различных сочетаниях. Так при узелковом периартериите преимущественно поражаются сосуды мышечного типа, что приводит к рубцеванию и запустеванию последних, поэтому в клиническом течении нередко отмечаются аневризмы сосудов, кровоизлияния, кровотечения, инфаркты. Для склеродермии типично развитие распространенного склероза (поражения кожи и подкожной клетчатки, пневмосклероза, кардиосклероза, нефросклероза). При дерматомиозите преобладает поражения кожи и мышц, а также расположенных в них артериол. Системная красная волчанка характеризуется полисиндромным течением с развитием дерматоза, полиартрита, синдрома Рейно, плеврита, нефрита, эндокардита, менингоэнцефалита, пневмонита, невритов, плекситов и пр.
Симптомы коллагенозов
Несмотря на многообразие клинико-морфологических форм коллагенозов, в их развитии прослеживаются общие черты. Все заболевания имеют длительное волнообразное течение с чередованием обострений и ремиссий, неуклонным прогрессированием патологических изменений. Характерна стойкая лихорадка неправильного типа с ознобами и профузными потами, признаки аллергии, необъяснимая нарастающая слабость. Общими для всех коллагенозов являются системный васкулит, мышечно-суставной синдром, включающий миалгии, артралгии, полиартриты, миозиты, синовиты. Часто отмечается поражение кожи и слизистых оболочек — эритематозная сыпь, петехии, подкожные узелки, афтозный стоматит и др.
Поражение сердца при коллагенозах может сопровождаться развитием миокардита, перикардита, миокардиодистрофии, кардиосклероза, артериальной гипертензии, ишемии, стенокардии. Со стороны органов дыхания отмечаются пневмониты, плевриты, инфаркт легкого, пневмосклероз. Почечный синдром включает в себя гематурию, протеинурию, амилоидоз почек, хроническую почечную недостаточность. Нарушения деятельности ЖКТ могут быть представлены диспепсией, желудочно-кишечными кровотечениями, приступами абдоминальных болей, симулирующими холецистит, аппендицит и др.
Полиморфизм клинической картины объясняется органоспецифичностью поражения при различных формах коллагенозов. Обострения диффузных заболеваний соединительной ткани обычно связаны с инфекциями, переохлаждением, гиперинсоляцией, травмами.
Диагностика коллагенозов
Основанием для предположения той или иной формы коллагеноза служит наличие классических клинико-лабораторных признаков. Типично появление в крови неспецифических маркеров воспаления: С-реактивного белка, повышение α2-глобулинов, фибриногена, серомукоида, СОЭ и др. Большое диагностическое значение имеет определение иммунологических маркеров, характерных для каждого заболевания: ЦИК, антинуклеарного и ревматоидного факторов, антител к одно- и двухспиральной ДНК, антистрептолизина-0, антител к ядерным антигенам, уровня комплемента и др. Нередко для постановки патоморфологического диагноза приходится прибегать к биопсии кожи, мышц, синовиальной оболочки суставов, почки.
Определенную помощь в диагностике коллагенозов может оказать рентгенологическое исследование костей и суставов, при котором выявляются общие (остеопороз, сужение суставных щелей), а также частные рентгенологические признаки (узурация суставных поверхностей при ревматоидном артрите, асептические некрозы суставных поверхностей при СКВ, остеолизы дистальных фаланг при склеродермии и т. п.). Для выявления характера и степени поражения внутренних органов используются ультразвуковые методы диагностики (ЭхоКГ, УЗИ плевральной полости, УЗИ почек, УЗИ органов брюшной полости), МРТ, КТ. Дифференциальная диагностика различных форм коллагенозов проводится ревматологом; при необходимости пациента консультируют другие специалисты: кардиолог, пульмонолог, иммунолог, дерматолог и др.
Лечение и прогноз коллагенозов
Течение большинства коллагеновых болезней прогрессирующее и рецидивирующее, что требует поэтапного, длительного, нередко пожизненного лечения. Чаще всего для терапии различных форм коллагенозов используются следующие группы препаратов: стероидные (глюкокортикоиды) и нестероидные противовоспалительные средства, цитостатики, аминохинолиновые производные, препараты золота. Дозировка и длительность курсов определяется строго индивидуально с учетом типа заболевания, остроты и тяжести течения, возраста и индивидуальных особенностей больного.
В периоды обострений эффективно применение экстракорпоральных методов гемокоррекциии (плазмафереза, каскадной фильтрации плазмы, гемосорбции). Во время ремиссии коллагенозов может быть рекомендована физическая реабилитация: ЛФК, лекарственный электрофорез, ультразвук, ультрафонофорез, магнитотерапия, ДМВ-терапия, радоновые, углекислые, сероводородные лечебные ванны, санаторно-курортное лечение.
Для всех видов коллагенозов характерно хроническое прогрессирующее течение с многосистемным поражением. Назначение кортикостероидной или иммуносупрессивной терапии помогает уменьшить остроту клинических симптомов, привести к более или менее длительной ремиссии. Наиболее скоротечное развитие и тяжелое течение имеют так называемые большие коллагенозы. Гибель больных может наступить в результате почечной, сердечно-сосудистой, дыхательной недостаточности, присоединения интеркуррентной инфекции. Для профилактики обострений коллагенозов важно устранить очаги хронической инфекции, проходить диспансерное обследование, избегать избыточной инсоляции, переохлаждения и других провоцирующих факторов.